王海雄医生的科普号
- 精选 骨折愈合标准及愈合过程
付至江医生 西南医科大学附属中医医院骨伤科 骨折是临床比较常见的的骨科疾病,骨折的愈合是一个“瘀去,新生,骨合”的过程,骨折的愈合过程一般分为炎症反应期、修复期和塑形期三个阶段。骨折的分期只是将整个愈合过程的组织学特征做了几种的反映,但在疾病的发展过程来看,这三个分期并不是截然分开的。 骨折的愈合标准也是比较严格的,包括临床愈合标准和骨性愈合标准。掌握这些标准有利于确定外固定的时间、练功计划和辨证用药。(一) 骨折的临床愈合标准 1、局部无压痛,无纵向叩击痛; 2、局部无异常活动; 3、X线照片显示骨折线模糊,有连续性骨痂通过骨折线; 4、功能测定,在解除外固定情况下,上只能平局1公斤重物达一分钟,下肢能连续徒步步行三分钟,并不少于30步。 5、连续观察两周骨折处不变形,则观察的第一天即为临床愈合日期。2、4两项的测定必须慎重,以不发生变形或再骨折为原则。(二) 骨折的骨性愈合标准 1、具备临床愈合标准的条件; 2、X线照片显示骨小梁通过骨折线。提示:如果连续观察2周,骨折处没有变形,那么观察的第一天就是临床愈合日期。以上是临床的骨折愈合标准,但要确认骨折是否愈合,尽量不要自测,以免发生变形或再骨折。附:成人常见骨折临床愈合时间参考表 骨折名称 时间(周) 锁骨骨折 4-6 肱骨外科颈骨折 4-6 肱骨干骨折 4-8 肱骨髁上骨折 3-6 尺、桡骨干骨折 6-8 桡骨远端骨折 3-6 掌、指骨骨折 3-4 股骨颈骨折 12-24 股骨转子间骨折 7-10 股骨干骨折 8-12 髌骨骨折 4-6 胫腓骨骨折 7-10 踝部骨折 4-6骨折愈合 骨折(fracture of bone)通常可分为外伤性骨折和病理性骨折两大类。 骨的再生能力很强,经过良好复位后的外伤性骨折,一般在3~4个月或更长一些时间内,可完全愈合。骨外、内膜中骨母细胞的增生和产生新生骨质是骨折愈合的基础。骨折后经血肿形成、纤维性和骨性骨痂形成以及骨痂改建的过程而完全愈合,使骨在结构和功能上恢复正常。 一、骨折愈合过程 骨折愈合(fracture healing)过程可分为以下几个阶段: (一)血肿形成 骨折时除骨组织被破坏外,也一定伴有附近软组织的损伤或撕裂。骨组织和骨髓都富含血管,骨折后常伴有大量出血,填充在骨折的两断端及其周围组织间,形成血肿。一般在数小时内血肿发生血液凝固。和其他组织的创伤一样,此时在骨折局部还可见轻度中性粒细胞浸润。 骨折时由于骨折处营养骨髓、骨皮质及骨膜的血管随之发生断裂,因此在骨折发生的1~2天内,可见到骨髓造血细胞的坏死,骨髓内脂肪的析出,以后被异物巨细胞包绕形成脂肪“囊”(fat“cyst”)。骨皮质亦可发生广泛性缺血性坏死,骨坏死在镜下表现为骨陷窝内的骨细胞消失而变为空穴。如果骨坏死范围不大,可被破骨细胞吸收,有时死骨可脱落、游离而形成死骨片。 (二)纤维性骨痂形成 大约在骨折后的2~3天,从骨内膜及骨外膜增生的纤维母细胞及新生毛细血管侵入血肿,血肿开始机化。这些纤维母细胞实质上多数是软骨母细胞及骨母细胞的前身。上述增生的组织逐渐弥合,填充并桥接了骨折的断端,继而发生纤维化形成纤维性骨痂,或称暂时性骨痂(provisional callus)肉眼上骨折局部呈梭形肿胀。约经1周左右,上述增生的肉芽组织及纤维组织部分可进一步分化,形成透明软骨。透明软骨的形成一般多见于骨外膜的骨痂区,而少见于骨髓内骨痂区,可能与前者血液供应较缺乏有关。此外,也与骨折断端的活动度及承受应力过大有关。但当骨痂内有过多的软骨形成时会延缓骨折的愈合时间。 (三)骨性骨痂形成 骨折愈合过程的进一步发展,是骨母细胞产生新生骨质逐渐取代上述纤维性骨痂。开始形成的骨质为类骨组织,以后发生钙盐沉着,形成编织骨(woven bone),即骨性骨痂。纤维性骨痂内的软骨组织,和骨发育时的软骨化骨一样,发生钙盐沉着而演变为骨组织,参与骨性骨痂的形成。此时所形成的编织骨,由于其结构不够致密,骨小梁排列比较紊乱,故仍达不到正常功能需要。 按照骨痂的细胞来源及骨痂的部位不同,可将骨痂分为外骨痂和内骨痂。 1、外骨痂(external callus)或骨外膜骨痂(periosteal callus),是由骨外膜的内层即成骨层细胞增生,形成梭形套状,包绕骨折断端。如上所述,以后这些细胞主要分化为骨母细胞形成骨性骨痂,但也可分化为软骨母细胞,形成软骨性骨痂。在长骨骨折时以外骨痂形成为主。 2、内骨痂(internal callus)由骨内膜细胞及骨髓未分化间叶细胞演变成为骨母细胞,形成编织骨。内骨痂内也可有软骨形成,但数量比外骨痂为少。 (四)骨痂改建或再塑 上述骨痂建成后,骨折的断端仅被幼稚的、排列不规则的编织骨连接起来。为了符合人体生理要求而具有更牢固的结构和功能,编织骨进一步改建成为成熟的板层骨,皮质骨和髓腔的正常关系也重新恢复。改建是在破骨细胞的骨质吸收及骨母细胞新骨质形成的协调作用下进行的,即骨折骨所承受应力最大部位有更多的新骨形成而机械性功能不术需要的骨质则被吸收,这样就使骨折处上下两断端按原来的关系再连接起来,髓腔也再通。 在一般情况下,经过上述步骤,骨折部恢复到与原来骨组织一样的结构,达到完全愈合。二、影响骨折愈合的因素 1、全身性因素 ①年龄:儿童骨组织再生能力强,故骨折愈合快;老年人骨再生能力较弱,故骨折愈合时间也较长。 ②营养:严重蛋白质缺乏和维生素C缺乏可影响骨基质的胶原合成;维生素D缺乏可影响骨痂钙化,妨碍骨折愈合。 2、局部因素 ①局部血液供应:如果骨折部血液供应好则骨折愈合快,如肱骨的外科颈(上端)骨折;反之,局部血液供应差者,骨折愈合慢,如股骨颈骨折。骨折类型也和血液供应有关:如螺旋形或斜形骨折,由于骨折部分与周围组织接触面大,因而有较大的毛细血管分布区域供应血液,愈合较横形骨折快。 ②骨折断端的状态:骨折断端对位不好或断端之间有软组织嵌塞等都会使愈合延缓甚至不能接合。此外,如果骨组织损伤过重(如粉碎性骨折),尤其骨膜破坏过多时,则骨的再生也较困难。骨折局部如出血过多,血肿巨大,不但影响断面的接触,且血肿机化时间的延长也影响骨折愈合。 ③骨折断端的固定:断端活动不仅可引起出血及软组织损伤,而且常常只形成纤维性骨痂而难有新骨形成。为了促进骨折愈合,良好的复位及固定是必要的。但长期固定可引起骨及肌肉的废用性萎缩,也会影响骨折愈合。 ④感染:开放性骨折(即骨折处皮肤及软组织均断裂,骨折处暴露)时常合并化脓性感染,延缓骨折愈合。 骨折愈合障碍者,有时新骨形成过多,形成赘生骨痂,愈合后有明显的骨变形,影响功能的恢复。有时纤维性骨痂不能变成骨性骨痂并出现裂隙,骨折两断端仍能活动,形成假关节,甚至在断端有新生软骨被覆,形成新关节。附: 病理性骨折 病理性骨折(pathological fracture)是指已有病变的骨,在通常不足以引起骨折的外力作用下发生的骨折,或没有任何外力而发生的自发性骨折。 常见的病理性骨折的原因: 1、骨的原发性或转移性肿瘤:是病理性骨折最常见的原因,特别是溶骨性的原发或转移性骨肿瘤。原发性骨肿瘤如多发性骨髓瘤、骨巨细胞瘤及溶骨性成骨肉瘤等;属于转移性骨肿瘤的如转移性肾癌、乳腺癌、肺癌、甲状腺癌及神经母细胞瘤等。不少原发性和转移性骨肿瘤有时因病理性骨折后才被发现。 2、骨质疏松(osteoporosis) 老年、各种营养不良和内分泌等因素可引起全身性骨质疏松,表现为骨皮质萎缩变薄,骨小梁变细、数量减少。主要影响脊椎骨、股骨颈、掌骨等。老年尤其是绝经后老年妇女胸、腰椎压缩性骨折,股骨颈、肱骨上端及桡骨下端骨折较为多见。肢体瘫痪、长期固定或久病卧床等可引起局部废用性骨质疏松而造成骨折。 3、内分泌紊乱 由甲状旁腺腺瘤或增生引起的甲状旁腺功能亢进,可导致骨的脱钙及大量破骨细胞堆积,骨小梁为纤维组织所取代。此时虽有新骨形成,但只能形成纤细的编织骨或非钙化的类骨组织,而极易发生多发性病理性骨折。 4、骨的发育障碍 有多种属于这类的先天性骨疾患可以引起病理性骨折。例如先天性成骨不全(osteogenesis imperfecta),为一种常染色体显性遗传性疾病,在胎儿或儿童时期发病,乃由于先天性间充质发育缺陷,不易分化为骨母细胞,同时骨母细胞合成骨基质中Ⅰ型胶原纤维障碍,因此长骨骨皮质很薄,骨细而脆,极易发生多发性病理性骨折,故又称为脆性骨综合征(brittle bone syndrome)。而骨折后新形成的骨痂为软骨性,或为纤维性,难以发生骨化。 病理性骨折时,骨的原有病变往往使骨折愈合迟缓,甚至几乎没有修复反应。也常使骨原有病变的组织学图像发生改变或复杂化。
付至江 主治医师 西南医科大学附属中医医院 骨科2万人已读 - 精选 膝关节疾病时的股四头肌锻炼法及注意事项(图示)
任何膝关节疾病,首先都会发生股四头肌(位于大腿前面的肌肉)的萎缩,该肌肉的萎缩,将使膝关节失去保护,变得不稳定,不仅可使症状加重,还不利于膝关节的康复,所以膝关节的大多数疾病,都要鼓励病人做股四头肌的
韩雪松 主任医师 大庆市人民医院 新医正骨科31.3万人已读 - 精选 踝关节的康复运动
踝关节损伤在运动损伤比较常见,而在踝关节术后康复中,关节活动度练习和肌肉力量练习是两项重要的内容,本文将对此做简单的介绍正常的踝关节活动范围踝关节活动度练习:1、踝关节的背伸与屈曲(踝泵):踝关节自然放松,脚面绷紧,慢慢地将脚尖向上勾起,坚持5-10秒,然后再向远伸坚持5-10秒,重复。2、踝关节的内翻与外翻:伸直膝关节,足面向内及朝向外的活动。3、踝关节环绕:伸直膝关节,由内向外旋转踝关节,可以想象在写字,如“米”字等。踝关节肌力练习:1、抗阻勾脚:伸直膝关节,运动踝关节使足面向后抵抗橡皮筋的阻力并坚持15秒钟,重复。2、抗阻绷脚:伸直膝关节,运动踝关节使足面向前抵抗橡皮筋的阻力并坚持15秒钟,重复。3、抗阻踝外翻:伸直膝关节,运动踝关节使足面向外抵抗橡皮筋的阻力并坚持15秒钟,重复。4、抗阻踝内翻:伸直膝关节,运动踝关节使足面向内抵抗橡皮筋的阻力并坚持15秒钟,重复。以上练习均要求用力、缓慢和最大限度地活动踝关节,并在无痛或微痛的范围内进行。本文系罗吉伟医生授权好大夫在线(www.haodf.com)发布,未经授权请勿转载。
罗吉伟 副主任医师 南方医科大学南方医院 创伤骨科6840人已读 - 精选 膝关节外侧疼痛(髂胫束炎症)的拉伸与康复
髂胫束是大腿外侧的一块长扁形肌肉与肌腱,起于臀部,止于下关节下方的外侧。髂胫束摩擦综合症,是膝关节过度使用造成的髂胫束炎症,俗称跑步者膝,是膝关节外侧疼痛的常见原因之一,长跑,长期骑自行车,肢体畸形(双腿不等长,螺圈腿,骨盆异常倾斜)等,都是髂胫束炎症的高危因素。治疗髂胫束炎症除了休息、使用消炎镇痛类药物、理疗之外,还有以下一些拉伸康复方法:1:阔筋膜张肌的放松(泡沫轴)侧卧位,用肘关节支撑,上面那条腿绕到下面那条腿前面,并踩在地面上,置泡沫轴于阔筋膜张肌处来回滚动按压揉,保持2分钟,每次两组,每组两分钟。也可用高尔夫球同样侧卧位,置于阔筋膜张肌处,来回滚动,保持30秒,(每次4~5次)2:髂胫束的放松(泡沫轴)侧卧位,用肘关节做支撑,上面那条腿绕道下面那条腿前面并踩在地面上,泡沫轴置于大腿外侧(髂胫束)来回滚动按压揉,保持2分钟,每次两组,每组2分钟。3:髂胫束的拉伸,右手扶墙,用左腿支撑,右腿绕道后面尽可能远的地放,然后下蹲,感觉到阔筋膜张肌,髂胫束伸展张力(大腿外侧伸展张力,以及小腿,整跳腿外侧都可拉伸,需要拉伸左右腿时,自行调节位置左右)。4:强化大腿肌群的肌力。5:大腿外侧软组织自我按摩。6:拉伸臀部肌肉,配合阔筋膜张肌拉伸。
罗吉伟 副主任医师 南方医科大学南方医院 创伤骨科3万人已读 - 精选 打封闭,我们无需谈虎色变
局部封闭疗法在骨关节慢性疼痛人群中应用广泛,多数患者可以取得满意效果,是一种技术成熟,安全有效,费用低廉而又操作简单的治疗方法。然而在临床工作中,骨科医生经常遇到许多患者一听到要打封闭就“谈虎色变”,连连摆手拒绝,宁愿选择吃药甚至手术也不接受封闭治疗,与封闭这一经济有效的治疗方法擦肩而过。人们拒绝封闭的原因主要受社会上一些传说误导,主要包括:激素有严重副作用,封闭对神经有损伤作用,封闭只是临时止痛不能完全根治等等。那么事实真正如何?下面我们来逐步分析:1.局部封闭会出现糖皮质激素的严重副作用吗?封闭药物通常含有肾上腺糖类皮质激素药物,常用的包括曲安奈德、地塞米松等等。长期大量使用糖皮质激素有导致股骨头坏死,免疫力下降,向心性肥胖的风险,上述风险是在长期大量使用糖皮质激素时才出现,而封闭疗法一般一个疗程连续只打1~3次,一般不超过2个疗程,且注射剂量很小,有的人甚至封闭一次即可痊愈,基本不存在出现上述并发症的风险。2.局部封闭只是临时止痛不能根治?首先要说明的是,局部封闭的确有即时止痛的效果,因为局部封闭的药物里面含有利多卡因等麻醉药物。然而麻醉药也有长久治疗效果,一方面麻醉药物可以逐步提高疼痛阈值,打破疼痛的不良循环,从而实现长久止痛的效果,另一方面,麻醉药还可以使小血管扩张,改善局部的血液循环,加速吐故纳新,使局部病变组织获得休息、调整和修复的机会,实现完全恢复之目的。更重要的是局麻药物里面的糖皮质激素可有效抑制局部组织的炎症,使胶体电解质及细胞的渗出减少,减轻局部充血,稳定溶酶体膜,减少各种水解酶的释放,从而减轻炎症反应,通过抑制炎症,实现长久止痛与根治的远期目标。3.局部封闭会引起局部神经坏死吗?可以明确的告诉大家局部封闭引起神经坏死,纯属谣言!局部封闭药物里面的麻醉药只是对局部神经有临时的麻醉效果,完全没有诱发神经坏死的毒副作用。4.局部封闭注意事项有哪些?当然局部封闭属于有创操作,如果操作不当也有出现并发症的风险,主要注意事项包括:① 患者拒绝接受封闭或对封闭异常有担心,切忌不可勉强让患者接受封闭治疗;② 封闭部位或附近皮肤有局部感染严禁做局部封闭治疗;③ 患者凝血功能异常不可做封闭治疗,否则有增加形成局部血肿的风险;④ 进行局部封闭时要坚持先回抽,确定注射器针尖没有进入血管再推送药物;⑤ 进行局部封闭前要对局部皮肤进行严格消毒。本文系管明强医生授权好大夫在线(www.haodf.com)发布,未经授权请勿转载。
管明强 副主任医师 佛山市中医院 关节专科7551人已读 - 精选 腰椎间盘突出的康复训练和预防
1.急性期,疼痛为主,建议就诊。急性期以卧床休息为主,床应是硬板床;可带腰围等支撑作用的护具;避免使疼痛加剧的活动,比如:向前弯腰、负重、久坐久站等。出现下肢臀腿麻痛时及时卧位寻找到不痛的合适的体位。2.慢性期,适当康复训练,做好预防,所有训练以不出现疼痛为度。共7个训练动作,口诀如下:抬腿搭桥摸膝盖(3个),平板支撑燕子飞(2个),交叉支撑猫背弓(2个)。(训练务必在无痛范围之内进行)①“直腿抬高“练习(抬腿)仰卧位,单腿伸直抬起,动作要缓慢而用力,至腿不能抬高为止,保持5秒,一般练习20~60次/组,2~3组/日。此练习主要锻炼牵拉神经根,同时可有效提高整个下肢的力量。②“搭桥运动”练习(搭桥)仰卧,双腿屈曲,双脚平放床上,双肘支撑,枕(后肩)、双肘、双足跟五点支撑,紧缩肛门并持续收缩,臀大肌(臀部的肌肉)和腰部用力使腰臀部抬离开床面,避免臀部太高,保持腹部收缩(避免腰部过度拱起),保持平衡5-10秒,然后放松腰臀部放回床面,放松肛门,此为一次训练。以10~30次训练为1组,2~3组/日。③腹肌收缩训练(摸膝盖)仰卧位,髋膝屈曲,脚掌踏地,上肢伸直,手掌平放贴大腿前,收缩腹肌,头抬起背部慢慢离开地面(注意腰不要离开),手掌贴着大腿往前滑,直至手指摸住膝盖尖,维持10妙,再放松回到背贴地面,为一次。15-30次/组,2-3组/日。此为训练腰背部肌肉等。④俯卧四点支撑(平板支撑)俯卧于床上,双臂屈曲于胸前,用双肘部及双脚尖将身体支撑抬起,至身体成一直线。保持10~30秒为1次,间歇5秒。5~10次/组。2~3组/日。此可锻炼腿部肌群、腰背部肌肉、臀部肌肉、手臂肌肉、核心肌群(腹横肌、盆地肌群、下背肌)。⑤“燕子飞”练习(燕子飞)俯卧位,手背往后伸,双腿并拢,腰部用力,使头及腿同时远离床面。于最用力位置保持2~5秒为1次,5~10次/组,2~3组/日。此练习主要锻炼腰背肌肌力。⑥交叉支撑平衡训练(交叉支撑)手膝跪位,右上肢和左大腿垂直支撑地面,左上肢往头侧水平伸展,右下肢往后伸水平伸展,保持左手肩背臀部腿足平直,维持10秒一次,放下休息几秒后重复,10-15次为一组。2-3组/日。⑦猫背运动(猫背弓)手膝跪位,双手和双膝支撑地面,保持腹部平直,然后保持肩髋位置不移动,让腹部收紧,把腰部超天花板方向尽力顶起,貌似猫背挺起来的动作,维持10秒,然后放松尽力往地面下塌腰部,貌似猫背下沉的动作,维持10秒,为1次,重复,10-15次/组,2-3组/日。3.预防。日常生活姿势:坐姿:坐椅子时,应尽量将腰背部贴紧椅背,椅子尽量拉向桌子,缩短桌椅间的距离;高度适合的坚硬椅子比沙发或矮凳好,靠背向後倾斜120度时,椎间盘的压力较小。汽车驾驶员可以在腰后垫一个腰垫来减少腰椎的压力。站姿:要注意保持脊柱的正常弧度,养成收腹挺胸的习惯。正确的运动技巧和搬重物的姿势:当进行负重训练时,应先稳定好我们的身体,下颌微收,沉肩挺胸,腹部收紧,这样才能使我们的训练更安全、更有效。另外,在平日工作和生活中还要注重搬重物时的姿势,不要直腿弯腰,而应直背下蹲,将重物尽量靠近身体,用腿部的力量抬起它;如需将重物放于身后,一定先转过身来,再放下,而不要图省事抬着重物旋转躯干。平日力量训练时,要注意腰、腹部肌肉的均衡发展,强化核心部位的力量,从而保护我们的腰椎。本文系周访华医生授权好大夫在线(www.haodf.com)发布,未经授权请勿转载。
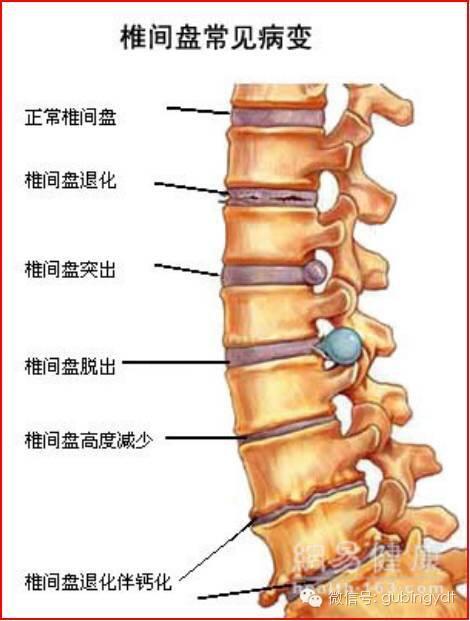 周访华 副主任医师 浙江中医药大学附属第三医院 骨伤科3.4万人已读
周访华 副主任医师 浙江中医药大学附属第三医院 骨伤科3.4万人已读 - 精选 脊柱——人身体之支柱,健康之枢纽!
人的脊柱就像是房子的结构一样,负责支撑人体的所有重量,在我们日常生活中,如坐、卧、站、跑、跳、转体等等,都得依靠脊柱的支撑。脊柱除了支撑身体以外,还主掌着我们的健康,如果不加保护就会导致力学失衡、信息传导障碍,引起机体病变产生。 脊椎上接头颅,下连骨盆腔,中间由肋骨和胸骨形成胸廓;整条脊柱由26节椎骨组成,颈椎7节、胸椎12节、腰椎5节、骶骨1块、尾骨1块,中间由椎间盘相连接,并形成关节,可以使身体做各方位的运动。 同时脊柱的4个生理弯曲平均分担着身体的重量,椎间盘在中间像一个弹性装置,在跑跳过程中起到减振的作用。 外层的肌肉维持着脊柱的形态及健康,由于现代人对于脊柱不正确的使用及运动的缺乏,导致脊柱上的疾病越来越多。大家所熟知的颈椎病、腰椎间盘突出症大多即是由不当的坐姿及不合理的锻炼所导致的。 如上所言,脊柱除了26块骨头之外,还有椎体之间的椎间盘,连接椎体的韧带,也有附着在椎体棘突横突上的肌肉,总而言之,骨骼是支架,韧带是连接,肌肉是正常结构的力量维护系统,人体就是一个筋骨交错复杂而又精细的组成,同时是静态和动态的平衡,而在各种各样的活动中脊柱所表现出来的稳定性是更应重视的。
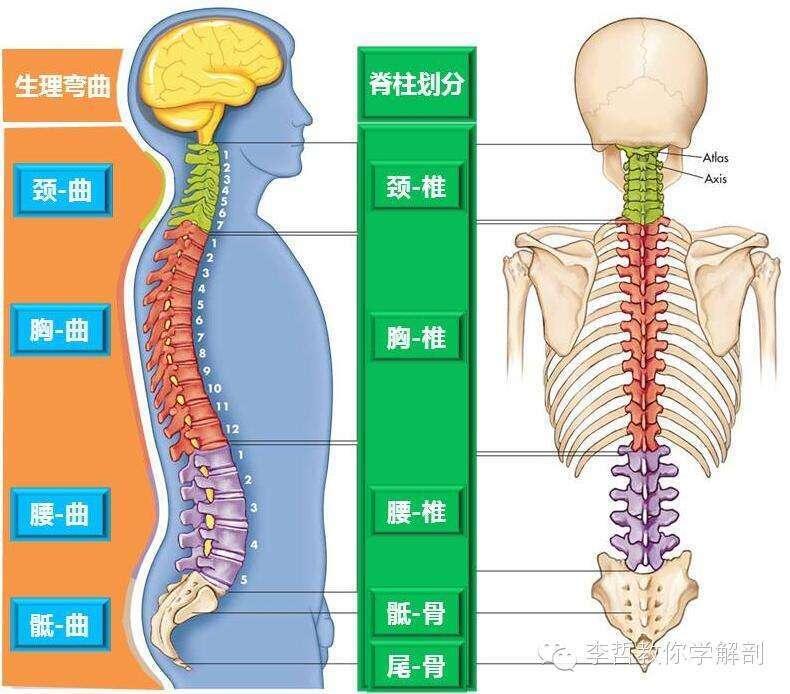 王海雄 主治医师 甘肃中医药大学附属医院 中医骨伤科5744人已读
王海雄 主治医师 甘肃中医药大学附属医院 中医骨伤科5744人已读 - 医学科普 认识骨科常见病 | 颈椎病王海雄 主治医师 甘肃中医药大学附属医院 中医骨伤科1251人已读
- 医学科普 认识骨科常见病 | 腰椎间盘突出症王海雄 主治医师 甘肃中医药大学附属医院 中医骨伤科1053人已读
- 健康手册 痛风食谱——143种食物嘌呤含量一览表(图片)王海雄 主治医师 甘肃中医药大学附属医院 中医骨伤科8.5万人已读





